Οι βουβωνοκήλες αποτελούν τις συχνότερες κήλες των κοιλιακών τοιχωμάτων (70-75% αυτών) και εμφανίζονται συχνότερα στους άνδρες. Μπορούν να εμφανισθούν τόσο στη νεογνική, βρεφική και παιδική ηλικία (συγγενείς βουβωνοκήλες), όσο και σε μεγαλύτερες ηλικίες (επίκτητες ή συγγενείς βουβωνοκήλες).
Στους παράγοντες που προδιαθέτουν στην εμφάνιση μιας βουβωνοκήλης συγκαταλέγονται:
- η παχυσαρκία
- η χρόνια δυσκοιλιότητα
- ο χρόνιος βήχας
- η βαριά δουλειά
- η χρόνια αποφρακτική πνευμονοπάθεια
- η υπερτροφία του προστάτη
- η χρόνια βαριά σωματική άσκηση
- η παρουσία υγρού ή μάζας εντός της κοιλίας
- η εγκυμοσύνη
- οι διαταραχές στη σύνθεση του κολλαγόνου
Συμπτώματα της βουβωνοκήλης
Συνήθως η βουβωνοκήλη εκδηλώνεται με τοπική διόγκωση στην βουβωνική χώρα (Εικόνα 1), η οποία μπορεί να επεκτείνεται στο όσχεο για τους άνδρες (Εικόνα 2) και στα μεγάλα χείλη του αιδοίου για τις γυναίκες. Τις πιο πολλές φορές η διόγκωση αυτή εξαφανίζεται όταν είμαστε ξαπλωμένοι. Αρκετά συχνά η διόγκωση συνοδεύεται και από ήπιο έως μέτριας έντασης πόνο ο οποίος γίνεται εντονότερος όταν αυξάνεται η ενδοκοιλιακή πίεση (πχ. εξαιτίας βήχα, άρσης αντικειμένων, σωματικής άσκησης, γέλιου).
Εάν η κήλη περισφιχθεί, ο ασθενής παρουσιάζει έντονη κλινική εικόνα που μπορεί να περιλαμβάνει έντονο πόνο στην περιοχή της διόγκωσης, αντανάκλαση του πόνου σε άλλα σημεία του σώματος, ναυτία-εμέτους, και αδυναμία αποβολής αερίων ή και κοπράνων. Πρόκειται για μια επικίνδυνη κατάσταση, καθώς μειώνεται η αιμάτωση του εντέρου και τίθεται σε κίνδυνο η ζωή του ασθενούς.
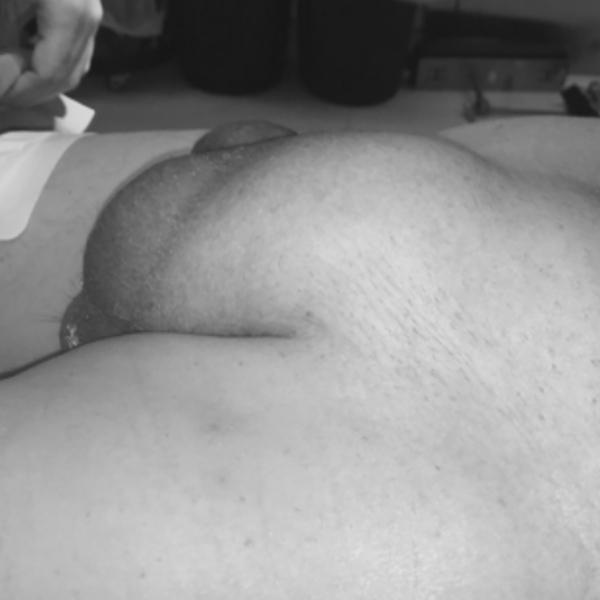
Εικόνα 1. Ασθενής με αριστερή βουβωνοκήλη
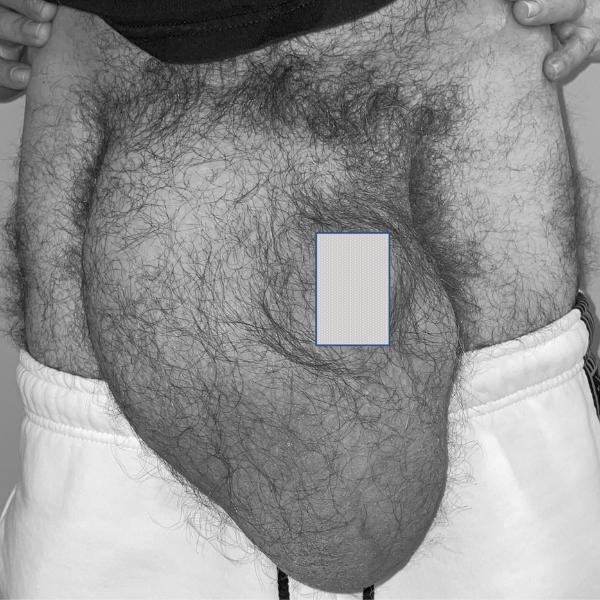
Εικόνα 2. Ασθενής με τεράστια δεξιά οσχεοβουβωνοκήλη
Διαφορική διάγνωση
Στη διαφορική διάγνωση μιας διόγκωσης στη βουβωνική χώρα, εκτός της βουβωνοκήλης περιλαμβάνονται, μεταξύ άλλων, τα ακόλουθα:
- Μηροκήλη
- Λίπωμα του σπερματικού τόνου
- Υδροκήλη
- Κιρσοκήλη
- Όγκος του όρχεως
- Έκτοπος όρχις
- Συστροφή του όρχεως
- Ορχεοεπιδιδυμίτιδα
- Απόστημα ή λεμφαδενοπάθεια της περιοχής
- Αιμάτωμα
- Ιδρωταδενίτιδα
- Σμηγματογόνος κύστη
- Κιρσοί της σαφηνούς φλέβας
- Ανεύρυσμα ή ψευδοανεύρυσμα της μηριαίας αρτηρίας
Διάγνωση
Η κλινική εικόνα και η προσεκτική κλινική εξέταση θέτουν με σχετική ευκολία τη διάγνωση της βουβωνοκήλης στην πλειοψηφία των περιπτώσεων. Στις λίγες περιπτώσεις κατά τις οποίες η διάγνωση είναι προβληματική, βοήθεια μπορούν να προσφέρουν το υπερηχογράφημα και η αξονική τομογραφία.
Όταν το μόνο σύμπτωμα για το οποίο παραπονιέται ο ασθενής είναι ο πόνος στην βουβωνική περιοχή, στη διαφορική διάγνωση, πέρα από τις παραπάνω παθολογικές καταστάσεις, θα πρέπει να προστεθούν και μυοσκελετικές παθήσεις, στις οποίες συμπεριλαμβάνεται η κήλη των αθλητών. Στις περιπτώσεις αυτές σημαντικό ρόλο στην οριστική διάγνωση μπορεί να παίξει η μαγνητική τομογραφία.
Επέμβαση βουβωνοκήλης
Η θεραπεία της συμπτωματικής βουβωνοκήλης είναι πάντα χειρουργική.
Αναφορικά με την ασυμπτωματική βουβωνοκήλη, πέρα από την χειρουργική θεραπεία, υπάρχει και η εναλλακτική της συντηρητικής αντιμετώπισης-παρακολούθησης, ιδίως σε άτομα μεγάλης ηλικίας ή με σοβαρά συνοδά προβλήματα υγείας. Θα πρέπει όμως να επισημανθεί ότι στην πλειοψηφία των περιπτώσεων, αργά ή γρήγορα, θα απαιτηθεί επέμβαση.
Επιπλέον, σε περίπτωση εμφάνισης κάποιας επιπλοκής της βουβωνοκήλης, όπως είναι περίσφιξη και ο αποφρακτικός ειλεός, απαιτείται συνήθως επείγουσα χειρουργική αντιμετώπιση.
Πριν από μια προγραμματισμένη επέμβαση αντιμετώπισης βουβωνοκήλης, είναι επιθυμητό να έχουν αντιμετωπισθεί καταστάσεις οι οποίες αυξάνουν χρονίως την ενδοκοιλιακή πίεση, όπως υπερτροφία του προστάτη, χρόνια δυσκοιλιότητα και χρόνιος βήχας, διότι η παραμονή τους μετά από την επέμβαση μπορεί να οδηγήσει σε υποτροπή της κήλης.
Μέθοδος εκλογής, τη σημερινή εποχή, για την αντιμετώπιση κάθε βουβωνοκήλης θεωρείται η πλαστική αποκατάσταση με την τοποθέτηση πλέγματος χωρίς τάση (tension-free technique), καθώς είναι πλέον αποδεδειγμένο από πολυάριθμες κλινικές μελέτες ότι η χρήση του πλέγματος μειώνει σημαντικά τον κίνδυνο επανεμφάνισης της κήλης.
Η κλασική τεχνική πλαστικής αποκατάστασης είναι η ανοικτή επέμβαση κατά την οποία γίνεται τομή επί της μηροβουβωνικής χώρας, αναγνώριση και παρασκευή του κηλικού σάκου, ανάταξη του περιεχομένου της κήλης στη φυσιολογική ανατομική του θέση και ακολούθως τοποθέτηση πλέγματος για ενίσχυση του τοιχώματος της μηροβουβωνικής χώρας.
Λαπαροσκοπική χειρουργική κήλης
- λιγότερο μετεγχειρητικό πόνο
- μικρότερο κίνδυνο λοίμωξης του πλέγματος
- ταχύτερη ανάρρωση
- γρηγορότερη επάνοδο στις καθημερινές δραστηριότητες
- καλύτερο αισθητικό αποτέλεσμα
-
δυνατότητα αναγνώρισης και αντιμετώπισης στον ίδιο χρόνο και άλλων κηλών της σύστοιχης μηροβουβωνικής περιοχής, όπως επίσης και της άλλης μηροβουβωνικής χώρας
Απόλυτες ενδείξεις της λαπαροσκοπικής προσέγγισης αποτελούν η ύπαρξη αμφοτερόπλευρης βουβωνοκήλης (ύπαρξη κήλης και στις δύο βουβωνικές χώρες) και η παρουσία υποτροπής της κήλης, μετά από προηγούμενη ανοικτή επέμβαση.
Με την λαπαροσκοπική προσέγγιση μέσα από τρεις πολύ μικρές τομές (Εικόνα 3) αναγνωρίζεται η κήλη, ανατάσσεται ο κηλικός σάκος με το περιεχόμενό του και στο τέλος τοποθετείται ένα πλέγμα μεγάλων διαστάσεων (τουλάχιστον 15Χ10εκ) (Εικόνα 4) για την κάλυψη ολόκληρου του οπισθίου βουβωνικού τοιχώματος και του μηριαίου δακτυλίου. Στις περιπτώσεις εκείνες που υπάρχει κήλη και από την άλλη πλευρά (αμφοτερόπλευρη κήλη), τοποθετείται αντίστοιχων διαστάσεων πλέγμα και σε εκείνη την μεριά.
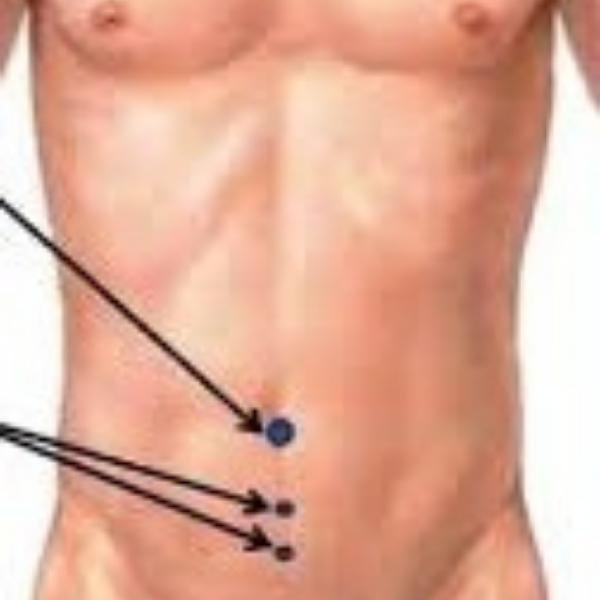
Εικόνα 3. Θέσεις τομών για εκτέλεση TEP λαπαροενδοσκοπική

Εικόνα 4. Πλέγμα κατάλληλο για αποκατάσταση βουβωνοκήλης
Υπάρχουν δύο τεχνικές λαπαροσκοπικής αντιμετώπισης μιας βουβωνοκήλης:
Η τεχνική TAPP (διακοιλιακή προπεριτοναΪκή αποκατάσταση της κήλης – transabdominal preperitoneal repair), κατά την οποία αρχικά γίνεται είσοδος στην περιτοναϊκή κοιλότητα και στη συνέχεια είσοδος στον προπεριτοναΪκό χώρο, όπου και τοποθετείται το πλέγμα.
Η τεχνική TEP (ολικά εξωπεριτοναΪκή αποκατάσταση της κήλης – totally extraperitoneal repair), στην οποία όλη η επέμβαση εκτελείται εξωπεριτοναΪκά-προπεριτοναικά, δηλαδή χωρίς είσοδο στην περιτοναϊκή κοιλότητα.
Πλεονεκτήματα της τεχνικής TEP είναι οι μικρότερες πιθανότητες κάκωσης των ενδοκοιλιακών σπλάγχνων, ο μικρότερος κίνδυνος συμφυτικού ειλεού και ο μικρότερος κίνδυνος δημιουργίας μετεγχειρητικής κήλης στα σημεία εισόδου των λαπαροσκοπικών εργαλείων.
Ο ασθενής λαμβάνει εξιτήριο την επόμενη μέρα του χειρουργείου (υπό προϋποθέσεις ακόμα και την ίδια μέρα) και μπορεί να επανέλθει άμεσα στις καθημερινές του δραστηριότητες, αποφεύγοντας όμως την άρση βάρους και γενικότερα την έντονη σωματική δραστηριότητα για 4-8 εβδομάδες.
Τελευταία εξέλιξη της λαπαροσκοπικής αποκατάστασης μιας βουβωνοκήλης αποτελεί η εκτέλεση αυτής χρησιμοποιώντας το ρομποτικό σύστημα Da VinciΤΜ (ρομποτική χειρουργική).
Η ρομποτική αποκατάσταση της βουβωνοκήλης συνδυάζει τα προαναφερθέντα πλεονεκτήματα της λαπαροσκοπικής αποκατάστασης μιας βουβωνοκήλης, με τα πλεονεκτήματα της ρομποτικής χειρουργικής.
Σε κάθε πάντως περίπτωση θα πρέπει να τονιστεί ότι ο κάθε ασθενής με κήλη Spiegel είναι ξεχωριστός και δεν υπάρχει μια χειρουργική τεχνική η οποία να ταιριάζει σε όλους τους ασθενείς. Ο χειρουργός που καλείται να αντιμετωπίσει έναν ασθενή με κήλη Spiegel, οφείλει να γνωρίζει όλες τις τεχνικές (ανοικτή, λαπαροσκοπική, ρομποτική) και να επιλέγει την ιδανική για τον συγκεκριμένο ασθενή (εξατομικευμένη χειρουργική αντιμετώπιση), ώστε να επιτευχθεί το βέλτιστο αποτέλεσμα.
Απαραίτητη προϋπόθεση για την εκτέλεση οποιασδήποτε ρομποτικής επέμβασης είναι η επίσημη πιστοποίηση του χειρουργού.
Ο κ. Χατζημαυρουδής είναι πιστοποιημένος χειρουργός στην χρήση του ρομποτικού συστήματος Da Vinci

Το «Κέντρο Σύνθετων Κηλών και Ανακατασκευής Κοιλιακών Τοιχωμάτων» είναι πιστοποιημένο διεθνώς ως CENTER OF EXCELLENCE. Γιατί όμως είναι και μοναδικό στην Ελλάδα;
Γρηγόρης Χατζημαυρουδής, Καθηγητής Χειρουργικής, πιστοποιημένος SURGEON OF EXCELLENCE & MASTER SURGEON από την SRC






